Matières
Niveaux
La grossesse correspond au fait de porter un ou plusieurs enfants.
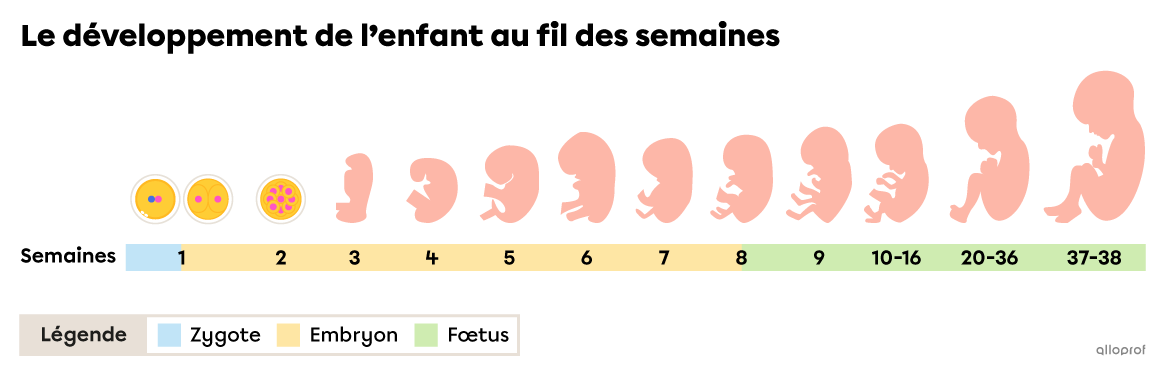
La grossesse fait suite à la fécondation. L’enfant à naitre passe alors à travers plusieurs stades de développement au cours desquels il sera qualifié de zygote, d’embryon, puis de fœtus. La grossesse se termine par l’accouchement.
Dans cette fiche, le terme mère désigne la personne qui fournit le gamète femelle lors de la fécondation et qui porte l’enfant à naitre.

Moments dans la vidéo :
La grossesse dure en moyenne 38 semaines à partir de la fécondation, soit un peu plus de 9 mois. Cette période est souvent divisée en 3 trimestres qui sont caractérisés par des moments clés du développement de l’enfant.
Les semaines 1 à 12 de la grossesse correspondent au premier trimestre. Lors du premier trimestre :
le sac amniotique et le placenta se développent;
les organes commencent à se développer;
les doigts et les orteils se forment;
le fœtus commence à bouger.
Les semaines 13 à 26 de la grossesse correspondent au deuxième trimestre. Lors du deuxième trimestre :
le fœtus passe d’environ 9 cm à 30 cm en moyenne;
le système nerveux et le squelette se développent;
les cheveux et les ongles commencent à pousser;
les sens se développent et s’affinent.
Les semaines 27 à 38 de la grossesse correspondent au troisième trimestre. Lors du troisième trimestre :
le fœtus passe d’environ 30 cm à 50 cm en moyenne;
tous les organes sont fonctionnels;
de nombreux os durcissent;
le fœtus se positionne pour l’accouchement.
La fécondation précède la grossesse. Ce processus a lieu dans l’une des trompes de Fallope.
La fécondation correspond à l’union d’un gamète mâle, le spermatozoïde, et d’un gamète femelle, l’ovule.
Le zygote est la cellule unique qui résulte de la fécondation.
Les images suivantes résument les étapes menant à la formation du zygote.
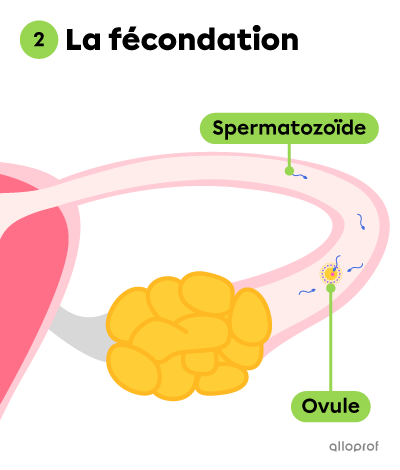
Lors de la fécondation, un spermatozoïde pénètre dans l’ovocyte qui devient alors un ovule.
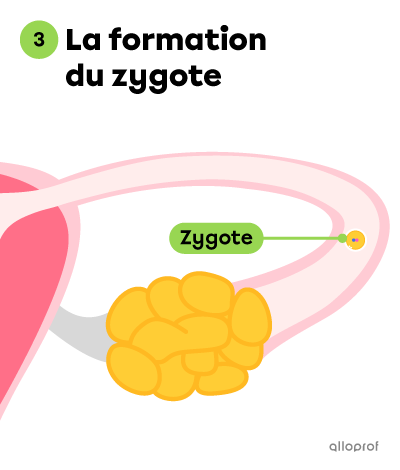
Une fois fécondé, l’ovule devient un zygote.
L’ovule (gamète femelle) et le spermatozoïde (gamète mâle) sont des cellules sexuelles issues de la méiose. Chaque gamète contient donc la moitié d’un bagage génétique. La fusion d'un ovule immature et d'un spermatozoïde lors de la fécondation engendre la formation d’une cellule unique (zygote), dont le noyau contient un bagage génétique complet. Cet ensemble de gènes prédétermine plusieurs caractéristiques de l’enfant, telles que la couleur de ses yeux, la couleur de ses cheveux, ainsi que la présence ou l’absence de maladies génétiques.
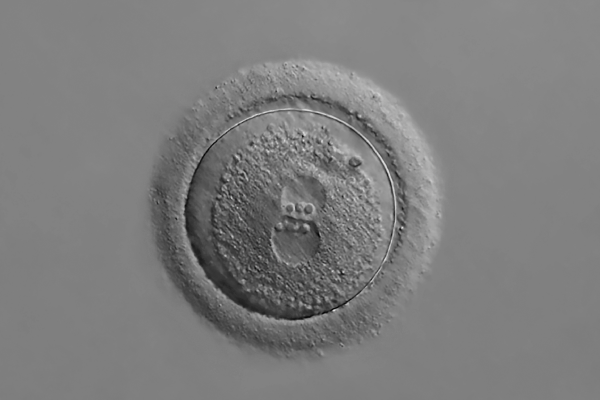
Un zygote vu au microscope électronique
Toute relation sexuelle non protégée ne mène pas forcément à une grossesse. En effet, il faut que la relation se produise pendant les jours fertiles du cycle menstruel (proche de la période d’ovulation), que la fécondation ait lieu et qu’elle génère un zygote viable.
La définition du mot embryon varie selon les ouvrages. Certains manuels affirment que les cellules peuvent être qualifiées d’embryon 24 h après la fécondation, tandis que d’autres parlent plutôt d’embryon 7 jours après la fécondation. Ici, il est question d’embryon dès lors que la première division cellulaire du zygote a lieu, soit 24 h après la fécondation.
Dans la section précédente, on voit que le zygote se forme en plusieurs étapes (étapes 1 à 3). Le stade d’embryon fait suite à ces trois étapes.
Les images suivantes montrent la formation et le cheminement de l’embryon jusqu’à l’utérus (étapes 4 à 6).
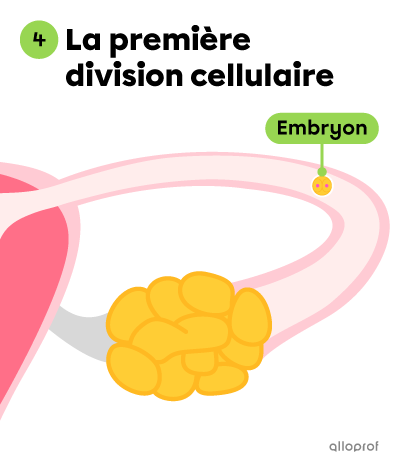
Environ 24 h après sa formation, le zygote se divise en deux cellules identiques. Cet amas cellulaire est ce qu’on appelle un embryon.
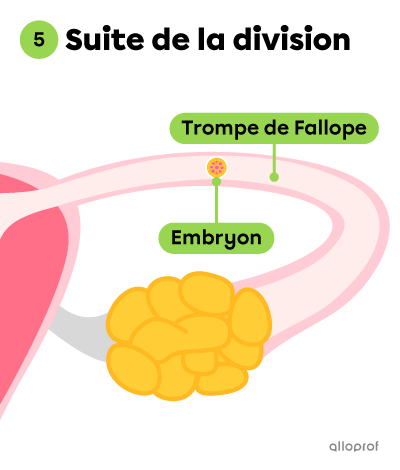
La division cellulaire se poursuit et l’embryon continue d’avancer dans la trompe de Fallope. Il atteint l’utérus environ 3 jours après la fécondation. L’embryon est alors formé d’une centaine de cellules.
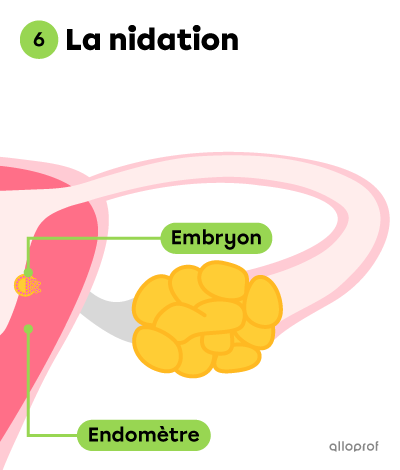
Vers le 7e jour, l’embryon s’implante dans l’endomètre, soit la paroi interne de l’utérus. C’est ce qu’on appelle la nidation.
L’endomètre comprend de nombreux vaisseaux sanguins, ce qui lui permet de nourrir l’embryon en lui apportant de l’eau, des nutriments et du dioxygène. L’embryon peut ainsi poursuivre son développement.
Dès la nidation, le sac amniotique et le placenta commencent à se développer. Cela dit, c’est au bout de 3 mois qu’ils deviennent complètement fonctionnels.
Le sac amniotique est une poche remplie de liquide amniotique, un liquide permettant de protéger l’embryon en amortissant les chocs.
Lié à l’embryon par le cordon ombilical, le placenta est un organe comprenant de nombreux vaisseaux sanguins. Le placenta assure les échanges entre le sang de la mère et celui de l’embryon, puis du fœtus. Ainsi, il assure les échanges gazeux et l’apport en nutriments, tout en permettant l’évacuation des déchets de l’embryon.
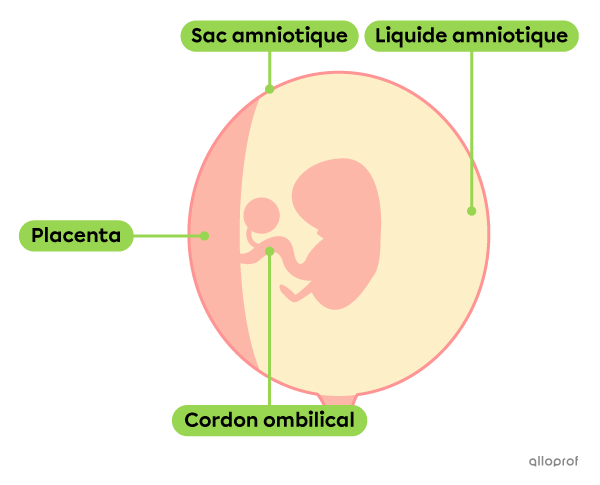
Le contenu du sac amniotique à la 7e semaine
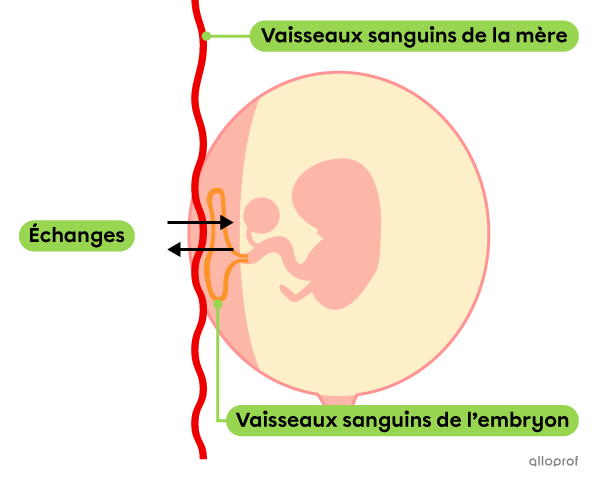
Un schéma simplifié des échanges entre la mère et l’embryon
Vers la fin de la 8e semaine, les organes de l’enfant à naitre ne sont pas encore arrivés à maturité. Cependant, la majorité des organes est maintenant en place. L’embryon atteint un stade de développement plus avancé : il s’agit maintenant d’un fœtus. Au fur et à mesure que les semaines passent, le cœur, le cerveau et les autres organes du fœtus se complexifient. Ses doigts, son nez et sa bouche s’affinent.
Vers la 24e semaine, le fœtus mesure une trentaine de centimètres et la majorité de ses organes sont fonctionnels.
Au fur et à mesure que le temps passe et que le fœtus se développe, il y a de moins en moins de place dans l’utérus et le fœtus se sent de plus en plus à l’étroit. Vers la 36e semaine, sa tête bascule alors vers le bas de l’utérus, en préparation pour l’accouchement.
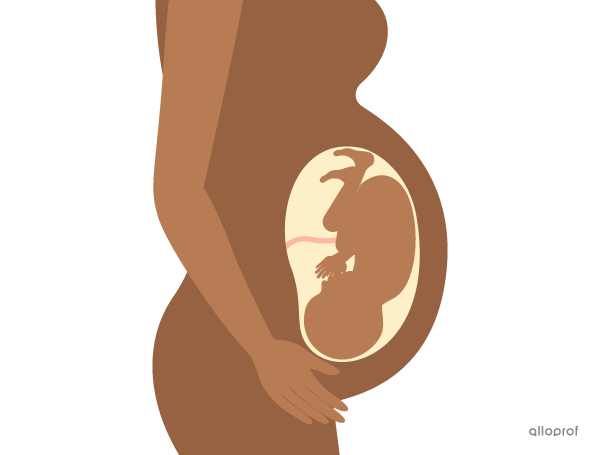
Un fœtus dont la tête a basculé en préparation pour l’accouchement
L’accouchement marque la fin de la grossesse. Il a généralement lieu entre la 38e et la 40e semaine. Lorsqu’il a lieu avant cela, on dit que le bébé est prématuré.
Vers la fin de la grossesse, des contractions provoquées par l’augmentation de la taille de l’utérus et la sécrétion de certaines hormones déclenchent le début du travail. Le travail correspond à la suite d’évènements se déroulant lors des différentes étapes de l’accouchement. Ces étapes sont la dilatation, l’expulsion et la délivrance. La durée du travail peut varier d’un accouchement à l’autre.
Avant l’accouchement, le col de l’utérus est fermé, ce qui fait que le bébé reste au sein de l’utérus.
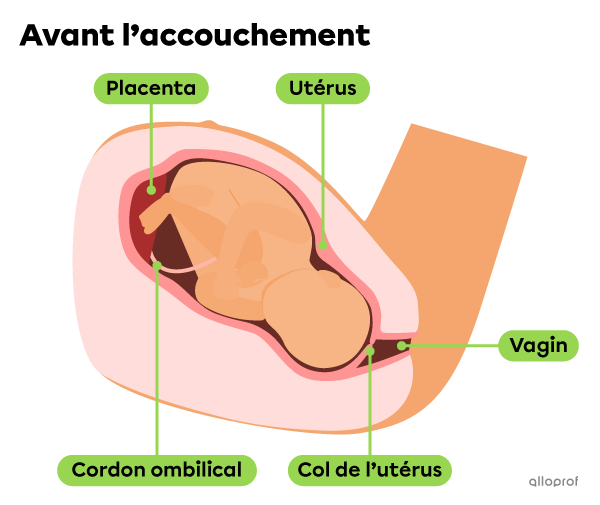
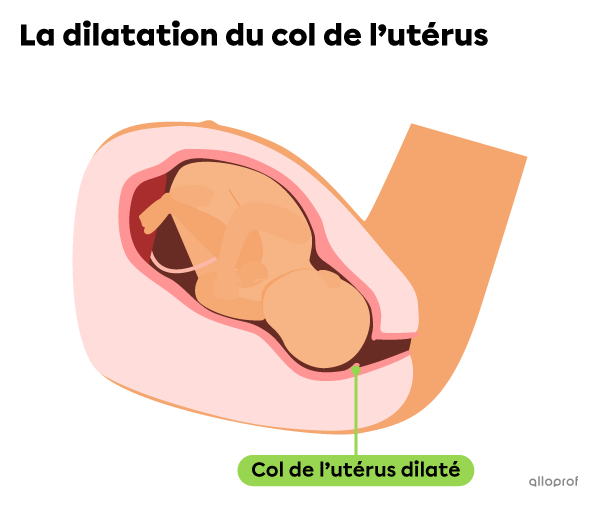
La première étape de l’accouchement est la dilatation. Lors de cette étape, des contractions de l’utérus poussent le bébé contre le col de l’utérus, qui se dilate progressivement. Généralement, la pression exercée sur le sac amniotique fait en sorte qu’il se déchire, et le liquide amniotique s’écoule. C’est ce qu’on appelle communément perdre les eaux.
Lors de la dilatation, l’intensité et la fréquence des contractions augmentent progressivement. La dilatation se termine lorsque l’ouverture du col de l’utérus est d’environ 10 cm. Cette étape peut durer de 6 à 12 heures en moyenne.
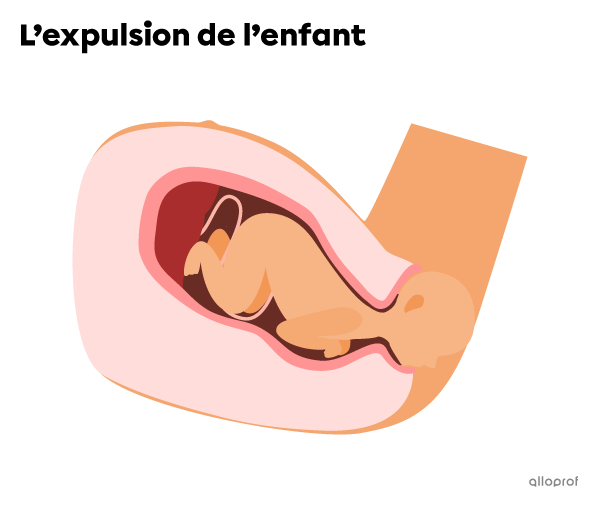
La prochaine étape est l’expulsion. Une fois la dilatation terminée, la fréquence et l’intensité des contractions augmentent et il faut pousser afin d’expulser l’enfant. L’expulsion est terminée une fois que l’enfant est entièrement sorti de l’utérus et du vagin. Cette étape dure de 20 minutes à 2 heures environ.
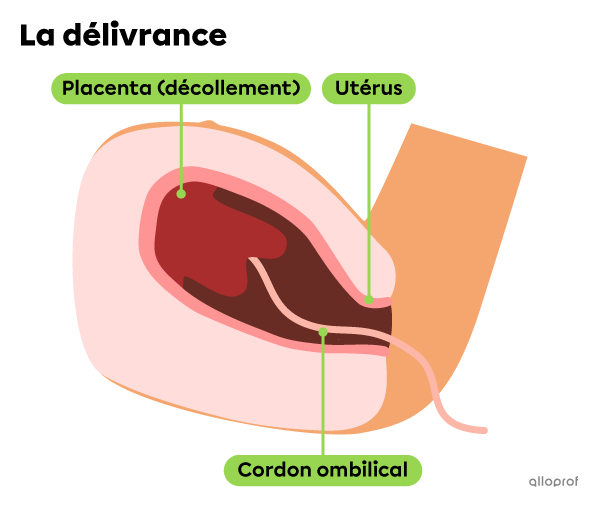
La troisième et dernière étape de l’accouchement est la délivrance. Après l’expulsion de l’enfant, les contractions de l’utérus se poursuivent pour laisser sortir le placenta et le reste du cordon ombilical. Cette phase dure généralement une trentaine de minutes.